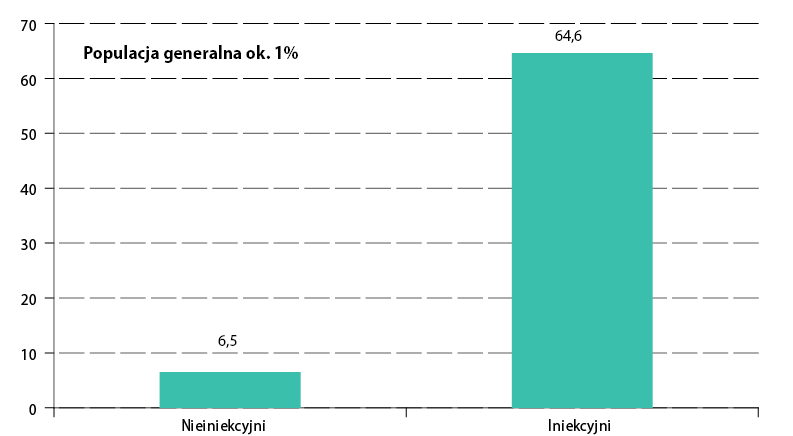
W Polsce 65% iniekcyjnych użytkowników narkotyków ma przeciwciała anty-HCV, co oznacza, że miało kontakt z wirusem HCV. Wśród problemowych użytkowników narkotyków niesięgających po strzykawki ten odsetek wynosi 6,5%, natomiast w całym społeczeństwie takich osób jest około 1%. W każdej z tych grup co najmniej połowa jest zakażona HCV, czyli posiada wirusa HCV we krwi.
Zapobieganie zakażeniom HCV wśród iniekcyjnych użytkowników narkotyków1
Wprowadzenie
Zakażenie HCV to jedna z najgroźniejszych konsekwencji zdrowotnych używania narkotyków w iniekcjach. Nieleczone prowadzi do dramatycznych powikłań zdrowotnych, a nawet śmierci. Badania lokalne, przeprowadzone w Polsce w latach 2004−2005 w 14 lokalizacjach w 6 województwach, wskazały na duże rozpowszechnienie HCV wśród użytkowników narkotyków, przyjmujących je w zastrzykach. Rozpowszechnienie wahało się od 43,7% w województwie lubelskim do 68,3% w województwie śląskim i wszędzie było kilkakrotnie wyższe niż rozpowszechnienie HIV (Rosińska, Sierosławski, Wiessing, 2015). Wyniki te nie zaskakiwały, bowiem we wszystkich krajach europejskich odsetek zakażonych HCV jest znacznie wyższy niż zakażonych HIV (Giraudon, Hedrich, Duffell, Kalamara, Wiessing, 2016).
Problemowi użytkownicy narkotyków stanowią jedną z grup najsilniej zdeprywowanych społecznie oraz ekonomicznie. Z powodu stygmatyzacji społecznej oraz zagrożeń prawnych stanowią oni w Polsce populację ukrytą, co skutkuje ograniczonym dostępem do świadczeń zdrowotnych. Postawy wobec zdrowia i wobec społeczeństwa oraz jego instytucji, a także powszechnie przyjętych norm społecznych i prawnych, dodatkowo zmniejszają szanse korzystania ze świadczeń w zakresie profilaktyki i leczenia.
Specyficzne drogi zakażeń oraz znaczne nasilenie czynników ryzyka wymagają zaplanowania działań prewencyjnych skierowanych specjalnie do tej grupy. Naprzeciw tym potrzebom wyszedł Projekt KIK/35 „Zapobieganie zakażeniom HCV”, którego jednym z długofalowych celów było zmniejszenie ryzyka zakażenia HCV w populacji problemowych użytkowników narkotyków, zwłaszcza używających ich w zastrzykach.
W ramach projektu dokonano oceny potrzeb związanych z zapobieganiem i leczeniem HCV poprzez oszacowanie rozpowszechnienia HCV wśród problemowych użytkowników narkotyków oraz zidentyfikowano czynniki ryzyka zakażenia. Na tej podstawie opracowano założenia Narodowej Strategii Zapobiegania i Zwalczania HCV w odniesieniu do tej grupy oraz modelowy program profilaktyki HCV adresowany do niej.
Rozpowszechnienie i czynniki ryzyka zakażeń HCV
Rozpowszechnienie zakażeń HCV i rola poszczególnych czynników ryzyka zakażenia zostały oszacowane na podstawie wyników badania zrealizowanego w 2014 roku wśród problemowych użytkowników narkotyków. W badaniu uczestniczyło 1219 osób z tej populacji. Obok wywiadów ankietowych, składało się na nie także wykonanie testu ślinowego na przeciwciała anty-HCV. Do badanych docierano w ich środowisku, stosując metodę „kuli śniegowej” (snow-ball) (Hartnoll, Balsa, Griffiths, Taylor, Hendricks, Blanken, Nolimal, Weber, Toussirt, Ingold, 1995; Sierosławski, 2007).
Badanie potwierdziło bardzo duże rozpowszechnienie problemu HCV w tej grupie. Na podstawie jego wyników oszacowano, że w Polsce 65% iniekcyjnych użytkowników narkotyków ma przeciwciała anty-HCV, co oznacza, że miało kontakt z wirusem HCV (ryc. 1). Wśród problemowych użytkowników narkotyków niesięgających po strzykawki ten odsetek wynosi 6,5%. Warto dodać, że w całym społeczeństwie takich osób jest około 1% (Rosińska, Parda, Stępień, Zakrzewska, 2017). W każdej z tych grup co najmniej połowa jest zakażona HCV, czyli posiada wirusa HCV we krwi.
Wyniki zestawione na ryc. 1 potwierdzają z jednej strony wagę czynnika ryzyka, jakim jest przyjmowanie substancji w iniekcjach, ale również wskazują, że grupą narażoną na posiadanie przeciwciał HCV, w znacznie większym stopniu, aniżeli ma to miejsce w populacji generalnej, jest grupa użytkowników narkotyków, którzy nie mają w swym doświadczeniu iniekcji.
Ryzyko zakażenia jest szczególnie wysokie w grupie iniekcyjnych użytkowników narkotyków, którzy kiedykolwiek dzielili się igłami lub strzykawkami. Rozpowszechnienie to wynosi 79%.
Wielozmiennowe analizy statystyczne (regresja logistyczna) wykazały, iż dzielenie się sprzętem do iniekcji ponad czterokrotnie zwiększa prawdopodobieństwo znalezienia się w grupie osób z przeciwciałami anty-HCV w stosunku do iniekcyjnych użytkowników narkotyków, którzy zawsze używali jedynie własnego sprzętu. Trzeba dodać, iż blisko 60% iniekcyjnych użytkowników narkotyków używało chociaż raz w życiu igieł lub strzykawek stosowanych wcześniej przez innych.
Osoby zakażone częściej spotykamy wśród tych iniekcyjnych użytkowników narkotyków, którzy przebywali w zakładach penitencjarnych, doświadczali bezdomności, dokonywali iniekcji w miejscach szczególnie ryzykownych, takich jak publiczne toalety, ulice czy pustostany. Brak możliwości spełnienia podstawowych wymogów sanitarnych przy iniekcyjnym aplikowaniu sobie narkotyków w istotny sposób zwiększa ryzyko zakażenia.
Większość użytkowników narkotyków zakażonych HCV nie wie o tym, bowiem praktyka poddawania się badaniu na obecność przeciwciał anty-HCV należy do rzadkości. Wynika to zarówno z braku przekonania do potrzeby testowania, jak i ograniczonej dostępności testowania (trudności w dostaniu się do lekarza, konieczności płacenia za testy).
Problemowi użytkownicy narkotyków, a zwłaszcza osoby uzależnione, żyją na marginesie społeczeństwa, podlegając procesom wykluczenia i deprywacji społecznej. Wielu z nich to osoby bezdomne, bezrobotne, pozbawione jakiegokolwiek wsparcia społecznego.
Problemowi użytkownicy narkotyków podlegają społecznej stygmatyzacji, u podstaw której leży postrzeganie uzależnienia w kategoriach dewiacji społecznej, a nie przewlekłej choroby. Nawet ci, którzy są skłonni zaakceptować definicję uzależnienia jako choroby, często postrzegają ją w kategoriach choroby zawinionej. Efektem stygmatyzacji społecznej są praktyki dyskryminacyjne, które ograniczają osobom uzależnionym dostęp do świadczeń społecznych i zdrowotnych, w tym do diagnostyki HCV oraz do leczenia. Możliwość podjęcia leczenia HCV bywa uzależniana od podjęcia leczenia uzależnienia w modelu abstynencyjnym. Użytkownicy narkotyków, którzy są już zakażeni HCV, mogą stanowić źródło zakażenia dla innych, stąd w ograniczeniu wszelkich barier w dostępie do leczenia HCV tkwi ogromny potencjał profilaktyczny. Jak wynika z badania 24% osób, które były świadome swojego zakażenia, zadeklarowało, że zdarzało im się udostępniać użyty przez siebie sprzęt do iniekcji innym użytkownikom narkotyków. Analogiczny odsetek wśród osób, u których stwierdzono w screeningu status HCV+, wyniósł 31%.
Programy redukcji szkód, w ramach których obok edukacji w zakresie unikania zachowań szczególnie ryzykownych prowadzi się wymianę igieł i strzykawek, nie są wystarczająco rozwinięte. Brakuje nowoczesnych rozwiązań, takich jak pomieszczenia do bezpiecznych iniekcji (injection rooms), stosowane już w wielu krajach europejskich (Hedrich, 2004). Iniekcyjni użytkownicy narkotyków zgłaszają trudności w dostępie do sterylnego sprzętu w aptekach, zdarza się, że odmawia im się sprzedaży, gdy zostają zidentyfikowani jako „narkomani”.
Zapobieganie zakażeniom HCV
Na podstawie wyników badań sformułowano założenia i główne kierunki działań, które zapobiegają zakażeniom HCV wśród problemowych użytkowników narkotyków, zwłaszcza tych, którzy używają narkotyków w drodze iniekcji. W celu zmniejszenia rozpowszechnienia zakażeń HCV w grupie problemowych użytkowników narkotyków należy dążyć do:
- zintensyfikowania i rozszerzenia zakresu działań w obszarze redukcji szkód,
- zapewnienia problemowym użytkownikom narkotyków pełnego dostępu do testowania i leczenia HCV,
- zmniejszenia poziomu deprywacji społecznej problemowych użytkowników narkotyków oraz zapewnienia opieki w zakresie zaspokojenia podstawowych potrzeb życiowych,
- ograniczenia stygmatyzacji poprzez ugruntowanie w społeczeństwie postrzegania uzależnienia w kategoriach choroby.
Ograniczenie rozpowszechnienia zakażeń HCV oraz zmniejszenie ryzyka zakażenia w populacji wymaga podjęcia działań we wszystkich wskazanych wyżej obszarach.
Programy redukcji szkód
W zapobieganiu zakażeniom HCV związanym z iniekcyjnym używaniem narkotyków szczególna rola przypada programom ograniczania szkód, w ramach których obok edukacji w zakresie unikania zachowań szczególnie ryzykownych prowadzi się wymianę igieł i strzykawek. Zapewnienie pełnej dostępności sterylnego jednorazowego sprzętu do iniekcji stanowi podstawowy warunek ograniczenia ryzyka. Wymaga to znacznego zwiększenia liczby programów wymiany igieł i strzykawek. Niezbędne również wydaje się podjęcie pracy edukacyjnej wśród aptekarzy, skierowanej na przeciwdziałanie praktykom dyskryminacyjnym aptek w zakresie sprzedaży igieł i strzykawek użytkownikom narkotyków.

Istotne jest także szerokie wdrożenie wypracowanego w ramach Projektu KIK/35 „Zapobieganie zakażeniom HCV” modelowego programu edukacyjnego profilaktyki HCV adresowanego do problemowych użytkowników narkotyków. Program powinien stać się rutynowym elementem pracy wszystkich placówek leczenia uzależnień od narkotyków oraz wszystkich programów redukcji szkód. Należy wszystkie placówki wyposażyć w materiały do realizacji programu (scenariusze zajęć, broszura edukacyjna, film edukacyjny) (Sierosławski, Dąbrowska, 2017).
W niektórych krajach europejskich, takich jak Szwajcaria, Holandia, Niemcy, Hiszpania, Luksemburg, Norwegia, Dania, Grecja, a ostatnio także we Francji, w ramach ograniczania szkód tworzy się tzw. pomieszczenia do bezpiecznych iniekcji, w których osoby używające narkotyków mogą pod nadzorem odpowiednio wykwalifikowanego personelu zrobić sobie zastrzyk z posiadanej przez siebie substancji psychoaktywnej (Hedrich, 2004). Skuteczność takiego rozwiązania w zapobieganiu zakażeń, nie tylko HCV, ale również HIV, została potwierdzona badaniami i uznawana jest przez organizacje międzynarodowe, takie jak Światowa Organizacja Zdrowia, Grupa Pompidou Rady Europy, Europejskie Centrum Monitorowania Narkotyków i Narkomanii. Warto dodać, iż pozytywnym efektem takiego rozwiązania jest także ograniczenie ryzyka zgonu z powodu przedawkowania narkotyku, bowiem na miejscu dostępna jest natychmiastowa pomoc medyczna. Jak pokazują doświadczenia europejskich metropolii (Frankfurt, Zürich) pokoje bezpiecznych iniekcji przyczyniają się także do zmniejszenia uciążliwości i zagrożeń wynikających z obecności iniekcyjnych użytkowników narkotyków w przestrzeni miejskiej. Użytkownicy narkotyków, przesiadujący na ulicach i skwerach, nie przyczyniają się do atrakcyjności tych miejsce, a pozostawiane przez nich zużyte igły i strzykawki mogą stanowić zagrożenie zakażeniem HCV także dla okolicznych mieszkańców, zwłaszcza dzieci. Pomieszczenia do bezpiecznych iniekcji zwykle oferują nie tylko możliwość wstrzyknięcia narkotyku w bezpiecznych warunkach, ale również szeroki wachlarz działań z zakresu redukcji szkód oraz pomocy socjalnej i psychologicznej. Zastosowanie takiego rozwiązania w Polsce powinno zostać zapoczątkowane zrealizowaniem pilotażowego projektu na zasadzie kontrolowanego eksperymentu medycznego. Projekt powinien być realizowany przez medyczną placówkę naukową we współpracy z organizacją pozarządową doświadczoną w działaniach skierowanych na redukcję szkód.
Punkt bezpiecznych iniekcji powinien być dostępny dla iniekcyjnych użytkowników narkotyków codziennie przez co najmniej 10 godzin. Powinien oferować możliwość iniekcyjnego przyjęcia własnego narkotyku w higienicznych warunkach z zastosowaniem sprzętu jednorazowego użytku dostępnego na miejscu. Oferta punktu nie może się jednak do tego ograniczać, trzeba zadbać o to, aby jego klienci mogli na miejscu skorzystać z pomocy psychologicznej oraz otrzymać podstawowe wsparcie socjalne. Intensywne oddziaływania edukacyjno-perswazyjne w kwestii unikania zakażeń HCV oraz zmiany stylu życia byłyby koniecznym uzupełnieniem oferty punktu.
Zorganizowanie punktu będzie wymagać uzyskania akceptacji władz lokalnych, w tym policji i straży miejskiej, a ponadto aprobaty społeczności lokalnej. Przewidzieć zatem należy działania ukierunkowane na przekonanie mieszkańców, jakie korzyści uzyskają także oni z zastosowania tego rozwiązania.
Zarówno praca punktu, jak i efekty jego działania należy poddać ewaluacji, na którą składałyby się zarówno ocena procesu wdrażania, jak i ocena wyników. Ewaluacja powinna odpowiedzieć na pytanie o skuteczność tej metody zapobiegania zakażeniom HCV oraz o możliwości wdrożenia takiego rozwiązania w warunkach naszego kraju.
Diagnostyka i leczenie HCV
Znaczny potencjał profilaktyczny w ograniczaniu rozprzestrzeniania się zakażeń HCV tkwi w objęciu leczeniem zakażonych iniekcyjnych użytkowników narkotyków, zwłaszcza tych, którzy nie rezygnują z używania narkotyków. Leczenie HCV u osób aktywnie używających narkotyków w zastrzykach jest rekomendowane przez Europejskie Centrum ds. Zapobiegania i Kontroli Chorób (European Centre for Disease Prevention and Control – ECDC) oraz EMCDDA (ECDC AND EMCDDA GUIDANCE, 2011). Z perspektywy ograniczenia liczby nowych infekcji HCV oraz rozpowszechnienia HCV w populacji leczenie aktywnie używających narkotyków w zastrzykach jest bardziej efektywne niż leczenie osób, które zaprzestały używania narkotyków w iniekcjach (Grebely, Matthews, Lloyd, Dore, 2013). Wyniki leczenia HCV (SVR) u osób aktywnie używających narkotyków w zastrzykach są akceptowalne i nie odbiegają od wyników w innych próbach klinicznych. Współczynnik reinfekcji jest niski (Hildsten i wsp., 2013; Aspinall i wsp., 2013). Modele ekonomiczne sugerują, że leczenie HCV u osób aktywnie używających narkotyków w zastrzykach może być bardziej efektywne kosztowo (cost-effective) niż leczenie byłych użytkowników narkotyków w iniekcjach, jeśli rozpowszechnienie chronicznych zakażeń HCV wśród użytkowników narkotyków w iniekcjach jest poniżej 60%, co odpowiada ok. 80% przeciwciał anty-HCV (Martin i wsp., 2012; Martin i wsp., 2013). Warto zauważyć, że z taką sytuacją mamy do czynienia w naszym kraju.
Warunkiem podjęcia leczenia jest wykrycie zakażenia. Zapewnienie dostępu iniekcyjnym użytkownikom narkotyków do bezpłatnego testowania na przeciwciała anty-HCV, a następnie osobom z wynikiem pozytywnym do pełnej diagnostyki jest podstawowym wymogiem skutecznej profilaktyki. Ponadto konieczne jest podjęcie działań skierowanych na motywowanie do korzystania z tej oferty.
Bezpłatne testy przesiewowe na przeciwciała anty-HCV powinny być rutynowo oferowane wszystkim zgłaszającym się do leczenia z powodu problemu narkotyków. Testy powinny być też oferowane klientom programów redukcji szkód. Każdy nowy klient powinien być motywowany do zrobienia testu przesiewowego. Ponadto każdy klient powinien mieć możliwość ponownego zrobienia testu w odpowiednim czasie po zdarzeniu zwiększającym ryzyko zakażenia (np. użycie używanej przez kogoś innego igły lub strzykawki).
Należy zadbać o stworzenie i zinstytucjonalizowanie sposobów postępowania wobec osób, u który test przesiewowy dał wynik pozytywny. Na takie procedury powinno składać się udzielenie pomocy psychologicznej w momencie uzyskania pozytywnego wyniku testu, skierowanie na dalszą diagnostykę oraz zadbanie o to, żeby klient tam dotarł, motywowanie klienta do podjęcia leczenia w przypadku diagnozy zakażenia HCV, czuwanie nad przebiegiem leczenia. Osoby używające problemowo narkotyków wymagają szczególnej troski ze względu na swoje deficyty w zakresie funkcjonowania społecznego. Dlatego potrzebne jest zorganizowanie kompleksowej opieki koordynowanej przez osobę doświadczoną w pracy z uzależnionymi (case management) (Ridgely, Willenbring, 1992; Dąbrowska, 2006).
Zaniechania wymagają praktyki dyskryminacyjne wobec aktywnych użytkowników narkotyków w dostępie do leczenia HCV. Abstynencja od narkotyków nie może być warunkiem przyjęcia do leczenia HCV. Wychodząc naprzeciw trudnościom w zachowaniu reżymu terapii HCV, jakie mogą mieć osoby używające narkotyków, należy wypracować mechanizmy wsparcia i kontroli z zaangażowaniem rodziny oraz służb pomocy osobom z problemem narkotyków.
Przeciwdziałanie wykluczeniu i ograniczenie stygmatyzacji
Stygmatyzacja, która dotyka problemowych użytkowników narkotyków, stanowi istotną barierę w dostępie do leczenia, a także nie sprzyja kooperacji ze strony użytkowników narkotyków, niezbędnej we wdrażaniu skutecznej profilaktyki HCV. Stygmatyzacja leży u podstaw praktyk dyskryminacyjnych w służbie zdrowia, pomocy społecznej i innych instytucjach. Konieczne zatem jest podjęcie szeroko zakrojonej edukacji publicznej zorientowanej na przeciwdziałanie stygmatyzacji użytkowników narkotyków adresowanej do profesjonalistów (lekarzy, policjantów, pracowników pomocy społecznej, aptekarzy), polityków różnych szczebli i wreszcie całego społeczeństwa.
Podsumowanie
Wyniki badania problemowych użytkowników narkotyków wskazują, że rozpowszechnienie przeciwciał anty-HCV w tej populacji jest bardzo duże, zwłaszcza gdy w grę wchodzą osoby używające narkotyków w zastrzykach. Czynniki ryzyka zakażeń HCV występują zarówno po stronie postaw i zachowań użytkowników narkotyków, jak i w sferze uwarunkowań sytuacyjnych dokonywania iniekcji. Dzielenie się igłami i strzykawkami, najpoważniejszy czynnik ryzyka, jest silnie powiązany z dokonywaniem iniekcji w miejscach szczególnie ryzykownych, takich jak publiczne toalety, ulice czy pustostany. Nie wystarczy zatem podnieść poziom wiedzy wśród użytkowników narkotyków na temat ryzyka zakażenia HCV, czy nawet przekonać ich do stosowania podstawowych reguł ograniczania ryzyka zakażenia, trzeba także pomóc im w ich wdrożeniu, kształtując sprzyjające ku temu warunki. Działania związane z wymianą igieł i strzykawek lub organizowanie pomieszczeń do bezpiecznych iniekcji, stanowiące rekomendacje płynące z projektu, są próbą wyjścia naprzeciw potrzebie tworzenia warunków dla zwiększenia bezpieczeństwa iniekcji.
Bibliografia
- Aspinall E.J., Corson S., Doyle J.S., Grebely J., Hutchinson S.J., Dore G.J. i in., „Treatment of hepatitis C virus infection among people who are actively injecting drugs: a systematic review and meta-analysis”, Clin Infect Dis., 2013; 57 Suppl 2, s. 80-89.
- Dąbrowska K. (2006) Case management w leczeniu uzależnień – przykład niemiecki. W: B. Bukowska, P. Jabłoński, J. Sierosławski (red.) Zapobieganie narkomanii – doświadczenia współpracy bliźniaczej Polski i Niemiec. Warszawa, Krajowe Biuro ds. Przeciwdziałania Narkomanii, s. 93-108.
- ECDC AND EMCDDA GUIDANCE (2011) Prevention and control of infectious diseases among people who inject drugs, Stockholm, http://ecdc.europa.eu/en/publications/Publications/111012_Guidance_Infectious_diseases_IDU_brief.pdf.
- Giraudon I., Hedrich D., Duffell E., Kalamara E. and Wiessing L. (2016) „Hepatitis C virus infection among people who inject drugs: epidemiology and coverage of prevention measures in Europe”. In Hepatitis C among drug users in Europe: epidemiology, treatment and prevention, EMCDDA Insights 23, Publications Office of the European Union, Luxembourg, pp. 17-30.
- Grebely J., Matthews G. V., Lloyd A. R., and. Dore G. J. (2013) Elimination of Hepatitis C Virus Infection Among People Who Inject Drugs Through Treatment as Prevention: Feasibility and Future Requirements, CID 2013; 57(7): S1014-20.
- Hartnoll R., Balsa C., Griffiths P., Taylor C., Hendricks V., Blanken P., Nolimal D., Weber I., Toussirt M., Ingold R. (1995) Handbook on Snowball Sampling. Strasbourg: Pompidou Group, Council of Europe [P-PG/Epid (95) 3].
- Hedrich D. (2004) European report on drug consumption rooms. Lisbon: EMCDDA.
- Hildsten et al.(2013) Directly Observed Pegylated Interferon Plus Self-Administered Ribavirin for the Treatment of Hepatitis C Virus Infection in People Actively Using Drugs: A Randomized Controlled Trial Clin Infect Dis. 2013; 57 Suppl 2: S90–96.
- Karlińska A, (2015) Iniekcyjni użytkownicy substancji psychoaktywnych – identyfikacja problemów i potrzeb na przykładzie pięciu polskich miast: Warszawa, Kraków, Gdańsk, Poznań i Lublin. Raport końcowy, Warszawa, Fundacja Redukcji Szkód.
- Martin et al., (2012) Cost-effectiveness of hepatitis C virus antiviral treatment for injection drug user population, Hepatology 2012;55,:49-57
- Martin et al. (2013) Hepatitis C virus treatment for prevention among people who inject drugs: Modeling treatment scale-up in the age of direct-acting antivirals, Hepatology 2013; 58,:1598-1609.
- Rhodes T., Davis M., Judd A. (2004) Hepatitis C and its risk management among drug injectors in London: renewing harm reduction in the context of uncertainty. Addiction 2004; 99(5), s. 621-633.
- Ridgely M. S., Willenbring M. L. (1992) Application of case managemnat to drug abuse treatment: overview of model and research issues in case management. NIDA Research Monograph.
- Rosińska M., Parda N., Stępień M., Zakrzewska K. (2017) Potrzeby i proponowane metody poszerzenia diagnostyki w kierunku HCV w populacji ogólnej. Projekt 1 - „Usprawnienie diagnostyki HCV, oszacowanie występowania HCV w populacji ogólnej oraz analiza czynników związanych z występowaniem HCV”. W: M. J. Wysocki, A. Zieliński, R. Gierczyński (Red.) Projekt KIK/35 „Zapobieganie zakażeniom HCV” jako przykład zintegrowanych działań w zdrowiu publicznym na rzecz ograniczenia zakażeń krwiopochodnych w Polsce. Warszawa, Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny, s. 44-60.
- Rosińska M., Sierosławski J. and Wiessing L. (2015) High regional variability of HIV, HCV and injecting risks among people who inject drugs in Poland: comparing a cross-sectional bio-behavioural study with case-based surveillance. BMC Infectious Diseases, DOI 10.1186/s12879-015-0828-9.
- Sierosławski J., Dąbrowska K. (2017) Zapobieganie HCV wśród użytkowników narkotyków. Projekt 2 - „Usprawnienie diagnostyki HCV, oszacowanie występowania HCV w populacji ogólnej oraz analiza czynników związanych z występowaniem HCV” W: M. J. Wysocki, A. Zieliński, R. Gierczyński (Red.) Projekt KIK/35 „Zapobieganie zakażeniom HCV” jako przykład zintegrowanych działań w zdrowiu publicznym na rzecz ograniczenia zakażeń krwiopochodnych w Polsce. Warszawa, Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny, s. 61-72.
- Sierosławski J. (2007) Metody badawcze stosowane w monitoringu. W: J. Sierosławski, B. Bukowska, P. Jabłoński (red) Monitorowanie narkotyków i narkomanii na poziomie lokalnym; Krajowe Biuro ds. Przeciwdziałania Narkomanii; Warszawa; 2007; 33-92.
Przypisy
- ↑ Artykuł podsumowuje wyniki i doświadczenia Projektu KIK/35 „Zapobieganie zakażeniom HCV” w części dotyczącej użytkowników narkotyków. Projekt był współfinansowany przez Szwajcarię w ramach szwajcarskiego programu współpracy z nowymi krajami członkowskimi Unii Europejskiej oraz ministra zdrowia.
