Na każdym etapie ciąży alkohol może się przyczynić do różnorodnych zaburzeń rozwojowych płodu/dziecka, a zakres szkód dotyczyć może nieprawidłowości w budowie i funkcjonowaniu narządów, aż po deficyty w funkcjonowaniu poznawczym, społecznym i emocjonalnym. Dzieje się tak, ponieważ łożysko nie chroni płodu przed cząsteczkami alkoholu, które przekraczają tę barierę i przedostają się bezpośrednio do organizmu płodu/dziecka. Już po godzinie do dwóch stężenie alkoholu (głównie aldehydu octowego) we krwi płodu jest zbliżone do wartości stężenia alkoholu we krwi matki.
Alkohol – kobiety – FASD
 Ogólnie dostępna i społecznie aprobowana substancja, jaką jest alkohol, ma negatywny wpływa na płodność zarówno mężczyzn, jak i kobiet. W przypadku mężczyzn zaburza proces spermatogenezy, natomiast u kobiet zaburza proces owulacji, jajeczkowania. Dlatego też tak ważne jest nagłaśnianie powyższych informacji, by osoby planujące ciążę lub mające problem z zajściem w nią, miały świadomość konieczności wyeliminowania z diety napojów alkoholowych.
Ogólnie dostępna i społecznie aprobowana substancja, jaką jest alkohol, ma negatywny wpływa na płodność zarówno mężczyzn, jak i kobiet. W przypadku mężczyzn zaburza proces spermatogenezy, natomiast u kobiet zaburza proces owulacji, jajeczkowania. Dlatego też tak ważne jest nagłaśnianie powyższych informacji, by osoby planujące ciążę lub mające problem z zajściem w nią, miały świadomość konieczności wyeliminowania z diety napojów alkoholowych.
Kobiety i alkohol
Zgodnie z danymi Światowej Organizacji Zdrowia w krajach regionu europejskiego WHO 25,2% kobiet pije alkohol będąc w ciąży, natomiast globalnie odsetek ten wynosi 9,8% (Popova i in., 2017). Innymi słowy 1 na 13 kobiet spożywających alkohol w ciąży, urodzi dziecko ze spektrum płodowych zaburzeń alkoholowych (FASD) (Lange i in., 2017).
Powszechność spożywania napojów alkoholowych w ciąży, jak i wiedza związana z teratogennym działaniem alkoholu zmieniła się na przestrzeni ostatnich lat wśród Polek i Polaków. Na zlecenie Państwowej Agencji Rozwiązywania Problemów Alkoholowych w 2005 roku PBS przeprowadziła badanie dotyczące zjawiska spożywania napojów alkoholowych w ciąży (na reprezentatywnej próbie 1038 osób). Wynikało z niego, że co trzecia kobieta (33%) w wieku prokreacyjnym (18–40 lat) piła alkohol w czasie ciąży. Aby zweryfikować wiedzę i postawy wobec picia alkoholu w ciąży, Research International Pentor na zlecenie PARPA przeprowadził na przełomie 2007/2008 roku badania na próbie 1021 osób. 12% respondentów uczestniczących w tych badaniach uznało, że alkohol nie ma negatywnego wpływu na zdrowie dziecka w życiu prenatalnym, niektórzy twierdzili nawet, że ma wpływ pozytywny (2%). Natomiast w badaniu przeprowadzonym przez Instytut Medycyny Wsi w 2013 roku wzięły udział 2833 kobiety1 przebywające na oddziałach położniczo-ginekologicznych w różnych rejonach Polski. Zgodnie z otrzymanymi wynikami, ponad 10% respondentek przyznało się do spożywania napojów alkoholowych w ciąży. Najniższy odsetek kobiet pijących alkohol w ciąży (4,8%) odnotowano w badaniu z 2017 roku pt. „Zachowania zdrowotne kobiet w ciąży”, przeprowadzonym przez Główny Inspektorat Sanitarny.
Najnowsze dane pochodzą natomiast z badań kwestionariuszowych opracowanych w ramach publikacji „Wzory konsumpcji alkoholu w Polsce. Raport z badań kwestionariuszowych 2020 r.”. Do picia alkoholu w czasie ciąży przyznało się 7,1% badanych kobiet będących kiedykolwiek w ciąży (N=51) z próby 733 będących kiedykolwiek w ciąży.
Zaznaczyć należy, że pozyskiwane dane dotyczące picia alkoholu w ciąży często pochodzą z badań ankietowych, a ich wyniki zwykle są niedoszacowane, gdyż opierają się na self-report.
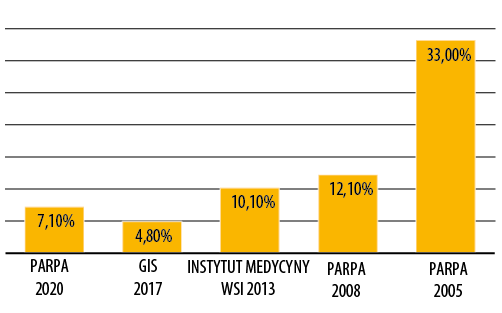
Źródło: PARPA.
Alkohol i ciąża
Badacze już od dawna podkreślają, że duży wpływ na fakt spożywania napojów alkoholowych oraz innych substancji psychoaktywnych w ciąży mają czynniki ekonomiczne, jak również styl życia (Bingol, 1987). Na fakt spożywania alkoholu w ciąży może wpływać szereg nadal aktualnych mitów związanych z tym tematem. Wśród nich znaleźć można takie przekonania, jak to, że czerwone wino dobrze wpływa na morfologię. Z badania CBOS (2019) wynika, że kobiety przede wszystkim sięgają po wino (45% respondentek). Dodatkowy brak świadomości bycia w ciąży, a średnio połowa z nich nie jest planowana (Callinan i in., 2012), powoduje, że ryzyko wystąpienia szkód poalkoholowych u potomstwa wzrasta. Zgodnie z wynikami badania kobiety, które nie planowały ciąży, będą częściej kontynuowały niezdrowe nawyki, takie jak palenie czy picie alkoholu, zarówno przed zajściem w ciążę, jak i w jej trakcie. Specjaliści powinni rozmawiać z kobietami o ich planach dotyczących macierzyństwa, by w ten sposób promować zachowania prozdrowotne jeszcze przed zajściem w ciążę. Jak wykazały zebrane wyniki, fakt intencji posiadania potomstwa determinował rzucenie palenia i odstawienie alkoholu zarówno przed zajściem w ciążę, jak i w jej trakcie. Jak podkreślają autorzy, informowanie i promocja środków antykoncepcyjnych przez specjalistów, przyczyni się do przeciwdziałania występowaniu nieplanowanych ciąż (Yunping i in., 2021).
Alkohol to silny teratogen
Alkohol, jako legalnie dostępny teratogen2, jest substancją szkodliwą dla procesu rozwoju dziecka w życiu płodowym. Na każdym etapie ciąży alkohol jako teratogen może się przyczynić do różnorodnych zaburzeń rozwojowych płodu/dziecka, a zakres szkód dotyczyć może nieprawidłowości w budowie i funkcjonowaniu narządów, aż po deficyty w funkcjonowaniu poznawczym, społecznym i emocjonalnym. Dzieje się tak, ponieważ łożysko nie chroni płodu przed cząsteczkami alkoholu, które przekraczają tę barierę i przedostają się bezpośrednio do organizmu płodu/dziecka. Już po godzinie do dwóch stężenie alkoholu (głównie aldehydu octowego) we krwi płodu jest zbliżone do wartości stężenia alkoholu we krwi matki (Burd i in., 2012).
W każdym z trymestrów na skutek spożywania alkoholu powstają odmienne zaburzenia, zależne od etapu ciąży i rozwoju konkretnych narządów (Borkowska, 2012). Spożywanie alkoholu na początku ciąży może doprowadzić do poronienia lub zaburzenia rozwoju poszczególnych narządów w pierwszych 8. tygodniach ciąży, a jest to okres organogenezy (tworzenia się narządów). Na tym etapie może dojść do zaburzeń budowy i funkcjonowania serca (3,5–6,5 tyg. ciąży), wad wrodzonych ośrodkowego układu nerwowego (3–16 tyg. ciąży), malformacji kończyn (4–6 tyg. ciąży), dysmorfii twarzy (4–12 tyg. ciąży). W drugim trymestrze pod wpływem alkoholu zwiększa się ryzyko poronienia, dysfunkcjom podlega również ośrodkowy układ nerwowy. W trymestrze trzecim alkohol może przyczynić się między innymi do przedwczesnego porodu czy zaburzeń neuropsychosomatycznych (Okulicz-Kozaryn i in., 2018). Zgodnie z najnowszymi doniesieniami naukowymi, alkohol w życiu płodowym przyczynia się w znacznym stopniu do zaburzeń funkcjonowaniu układu krążenia, zaburza funkcjonalnie i strukturalnie serce i odpowiada za powstanie rozszczepienia podniebienia (Dyląg i in., 2023).
Charakterystyczne dysmorfie twarzy, o których mowa w przypadku FAS (płodowy zespół alkoholowy), to: wygładzona rynienka podnosowa, wąska górna warga, skrócone szpary powiekowe. I choć „na oko” wydawać się może, że dziecko ma duże oczy, to odległość między kącikami jest poniżej normy wiekowej, dlatego tak ważne jest, aby dysmorfie mierzyli wykwalifikowani specjaliści, najlepiej z obszaru medycyny (Okulicz-Kozaryn i in., 2020).
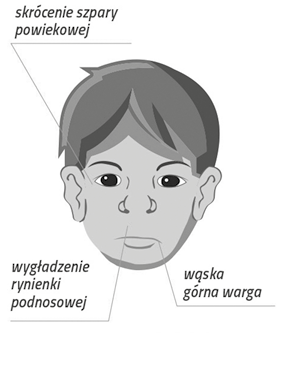
Opracowanie graficzne Jarosław Szczurek
Co warto podkreślić, Environmental Protection Agency w USA wymienia alkohol jako teratogen powodujący najbardziej rozległe i poważne szkody u rozwijającego się dziecka (Bartel, 2019).
Epidemiologia FASD
Szacuje się, że w Europie spektrum płodowych zaburzeń alkoholowych (FASD) jest najbardziej rozpowszechnionym, niegenetycznym schorzeniem neurorozwojowym − dotyczy około 1% wszystkich żywych urodzeń (Carpenter, 2011).
Rozpowszechnienie FASD (Lange i in., 2017) wygląda następująco:
- globalnie około 8 na 1000 urodzonych (8/1000),
- Europejski Region WHO około 20/1000,
- Chorwacja 53/1000,
- Irlandia 47/1000,
- Polska ponad 20/1000 (Okulicz-Kozaryn i in., 2015) (dane te pochodzą z projektu badawczego ALICJA z 2015 roku, którego inicjatorem i realizatorem była Państwowa Agencja Rozwiązywania Problemów Alkoholowych. Rozpowszechnienie dotyczy dzieci w grupie wiekowej 7-9 lat, gdyż to ich dotyczył projekt badawczy. Objęcie tej grupy projektem badawczym uzasadnione było początkiem edukacji szkolnej i narastającymi wówczas problemami z edukacją i funkcjonowaniem w grupie rówieśniczej,
- Kanada ponad 1-2/1000 (Palmeter i in., 2019),
- Stany Zjednoczone od 24 do 48 przypadków na 1000 (May i in., 2018).
Patrząc na rozpowszechnienie płodowego zespołu alkoholowego (FAS), przytoczyć można przykładowo dane dotyczące Polski i USA:
- Polska 4/1000 (grupa wiekowa dzieci 7-9 lat),
- Stany Zjednoczone 6-9/1000.
Powyższe dane wskazują na skalę zjawiska, jakim są deficyty rozwojowe i szkody zdrowotne związane z prenatalną ekspozycją na alkohol (FASD/FAS) na świecie.
Terminologia
Spektrum płodowych zaburzeń alkoholowych (FASD) określane jest jako pojęcie parasol, które obejmuje pełnoobjawowy płodowy zespół alkoholowy (FAS) i zaburzenia neurorozwojowe związane z prenatalną ekspozycją na alkohol (ND-PAE). Jednostką diagnostyczną (chorobową) jest pełnoobjawowy FAS, który w ICD-10 oznaczony jest symbolem Q.86.0, i ND-PAE z kodem G96.8 (w DSM-5 kod 315.8). FASD nie jest jednostką diagnostyczną, poza wyjątkiem, jaki stanowią Kanadyjskie Kryteria Diagnostyczne, gdzie uznany jest on za jednostkę chorobową.
Do czynników ryzyka wystąpienia spektrum płodowych zaburzeń alkoholowych zaliczyć należy (O’Leary i in., 2012):
- Ilość alkoholu wypitego przez matkę w czasie ciąży. Ponieważ nie jest znana „bezpieczna dawka” alkoholu w ciąży, jedynie abstynencja chroni dziecko przed FASD. Każda ilość alkoholu wiąże się z ryzykiem.
- Wzór picia alkoholu przez matkę w czasie ciąży. Niezależnie od wzorca picia (szkodliwego, ryzykownego czy umiarkowanego), alkohol stanowi zagrożenie dla prawidłowego rozwoju dziecka w życiu płodowym.
- Częstość picia alkoholu przez matkę w czasie ciąży. Zgodnie z wynikami badań największe ryzyko wystąpienia deficytów poalkoholowych u dziecka wiąże się z epizodycznym upijaniem się matki w czasie ciąży bądź umiarkowanym spożywaniem napojów alkoholowych przez całą ciążę.
- Moment/etap ciąży, w jakim matka piła alkohol. W każdym z trymestrów pod wpływem alkoholu powstają odmienne zaburzenia zależne od etapu rozwoju dziecka.
Dodatkowo na fakt poziomu ryzyka wystąpienia szkód rozwojowych w przypadku PAE (prenatal alcohol exposure) wpływ mają takie czynniki, jak genetyka matki, stosowana dieta, rasa, wiek czy warunki życia, w tym poziom stresu (Abel i in., 1995).
Ocena prenatalnej ekspozycji na alkohol
Rolę profilaktyczną w stosunku do kobiet z grupy podwyższonego ryzyka spożywania napojów alkoholowych w ciąży mogą pełnić określone zachowania personelu medycznego, w tym:
- przeprowadzenie wstępnego wywiadu alkoholowego na podstawie testu AUDIT-C,
- pytanie kobiet o zachowanie (styl życia) w okresie 3 miesięcy przed rozpoznaniem ciąży, może to być lepszym predyktorem picia w ciąży niż bezpośrednie pytania o picie alkoholu i używanie innych substancji psychoaktywnych w czasie ciąży: wzór picia z okresu 3 miesięcy przed ciążą często utrzymuje się również w początkowym okresie ciąży,
- u pacjentek, u których wynik testu AUDIT-C wskazuje na zwiększone ryzyko prenatalnej ekspozycji na alkohol, wskazane jest uzupełnienie wywiadu pełnym testem AUDIT,
- pytanie pacjentek o używanie w czasie ciąży innych, potencjalnie teratogennych substancji, ponieważ takie substancje oddziałują na płód i wiadomo, że używanie innych substancji psychoaktywnych zwiększa ryzyko picia alkoholu.
Do picia alkoholu przez kobiety w okresie ciąży, mogą się przyczynić:
- fakt powszechności picia alkoholu również w towarzystwie kobiet ciężarnych i wynikającej z tego powodu presji społecznej,
- brak wiedzy o tym, jaki wpływ na płód/dziecko ma alkohol (nie jest zjawiskiem powszechnym, poruszanie tematu spożywania alkoholu w wywiadzie lekarskim czy informowanie o jego teratogennym działaniu na płód, chaos informacyjny może przyczyniać się do ryzykownych wyborów),
- brak świadomości bycia w ciąży, szczególnie jeśli jest to jej początek (szacuje się, że ponad połowa ciąż jest nieplanowana, wówczas to kobieta może prowadzić dotychczasowy styl życia, w którym również ma miejsce wypita od czasu do czasu lampka wina, piwo czy drink),
- doświadczanie silnego stresu (przewlekłego lub wynikającego z pojedynczych zdarzeń) i chęci redukcji napięcia (alkohol postrzegany jest jako substancja odprężająca i dająca tym samym możliwość „odetchnięcia” od towarzyszących napięć),
- problemy ze zdrowiem psychicznym i nieadekwatna ocena sytuacji, wydarzenia, życia,
- uzależnienie od napojów alkoholowych i/lub bycie z osobą uzależnioną (uzależnienie od alkoholu jest chorobą i będąca w ciąży uzależniona kobieta wymaga odpowiedniej opieki i motywowania do bardziej prozdrowotnych zachowań, a nie etykietowania i stygmatyzowania – w tym przypadku dążymy do redukcji szkód poprzez ograniczenie picia, gdyż fakt całkowitej abstynenci może być zbyt trudny i nierealny do osiągnięcia).
Każda kobieta, która sięga po alkohol w czasie ciąży zamiast osądzania, stygmatyzacji czy karania, przede wszystkim wymaga odpowiedniego wsparcia, wiedzy, edukacji, profilaktyki czy realnej wielowymiarowej pomocy. Ponieważ nieznana jest bezpieczna ilość alkoholu, jaka nie stwarzałaby zagrożenia dla prawidłowego rozwoju dziecka w życiu płodowym, przyjmuje się, że najbezpieczniejszym rozwiązaniem na czas ciąży jest abstynencja.
Diagnoza
Do najczęściej stosowanych na świecie standardów diagnozy spektrum płodowych zaburzeń alkoholowych należą:
- Kryteria diagostycze dla FASD, Institute of Medicine/IOM (Hoyme 1996, 2005),
- 4-Digit Code (Astley i Clarren, 2000),
- Canadian Guidelines (Chudley i in., 2005; Cook i in., 2016).
Wszystkie powyższe standardy diagnostyczne w takim samym stopniu uwzględniają w diagnozie cztery ważne obszary:
- charakterystyczne dla FAS dysmorfie twarzy (zwężone szpary powiekowe, spłycona bądź brak rynienki podnosowej, zwężona bądź brak górnej czerwieni wargowej),
- prenatalne i/lub postnatalne zahamowanie wzrostu,
- zaburzenia funkcjonowania ośrodkowego układu nerwowego,
- ekspozycja na alkohol w życiu płodowym.
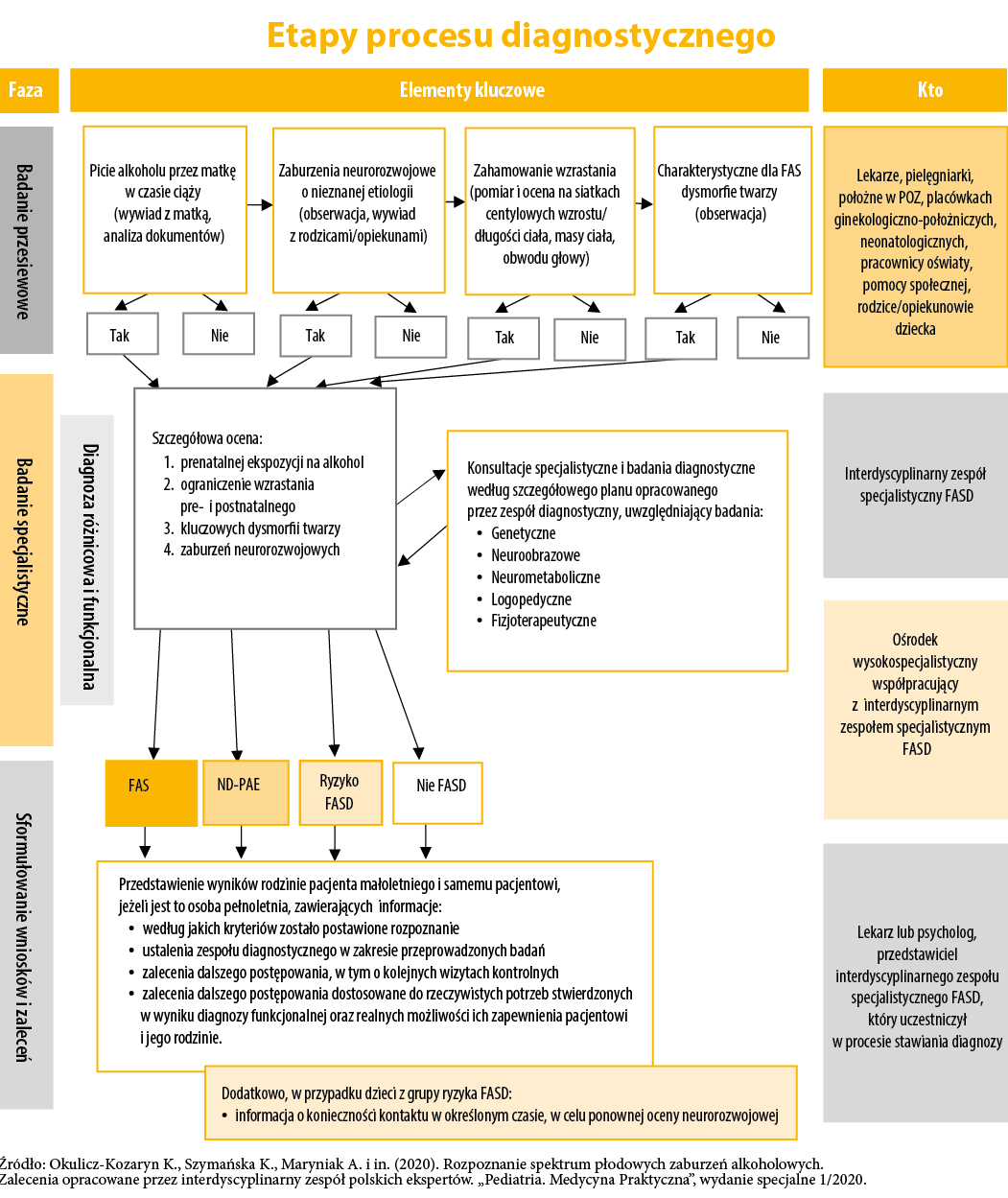
Źródło: Okulicz-Kozaryn K., Szymańska K., Maryniak A. i in. (2020). Rozpoznanie spektrum płodowych zaburzeń alkoholowych. Zalecenia opracowane przez interdyscyplinarny zespół polskich ekspertów. „Pediatria. Medycyna Praktyczna”, wydanie specjalne 1/2020.
Aby uporządkować prowadzone działania w zakresie profilaktyki, diagnozy i terapii FASD w Polsce, z inicjatywy Państwowej Agencji Rozwiązywania Problemów Alkoholowych w 2018 roku przystąpiono do prac nad polskimi zaleceniami diagnostycznymi FASD. Dzięki owocnej współpracy z wieloma ekspertami z różnych dziedzin nauki, opublikowano w 2020 roku w „Medycynie Praktycznej” zalecenia dotyczące rozpoznawania spektrum płodowych zaburzeń alkoholowych. Powyższy schemat ukazuje szczegółowo cały proces diagnostyczny FASD w podziale na jego fazy, elementy kluczowe, jak również osoby czy instytucje niezbędne na poszczególnych poziomach stawiania rozpoznania.
Działania Krajowego Centrum Przeciwdziałania Uzależnieniom
Krajowe Centrum Przeciwdziałania Uzależnieniom kontynuuje i rozbudowuje działania merytoryczne w zakresie FASD, jakie realizowała Państwowa Agencja Rozwiązywania Problemów Alkoholowych. Aby przeciwdziałać i zapobiegać zjawisku spożywania alkoholu w czasie ciąży, prowadzone są liczne i różnorodne działania mające na celu zarówno edukację ogółu społeczeństwa, jak i konkretnych grup odbiorców, w tym grup zawodowych.
W ramach porozumienia zawartego w sierpniu 2022 roku przez Krajowe Centrum Przeciwdziałania Uzależnieniom w obszarze ciąży bez alkoholu i profilaktyki FASD z Naczelną Izbą Pielęgniarek i Położnych, informacje o FASD docierają do środowiska medycznego w postaci webinarów i artykułów na łamach „Magazynu Pielęgniarki i Położnej”.
Kolejnym kontynuowanym działaniem jest prowadzenie edukacyjno-informacyjnej strony internetowej www.ciazabezalkoholu.pl, która powstała w 2016 roku i do dzisiaj jest realizowana pod honorowym patronatem Polskiego Towarzystwa Ginekologów i Położników oraz Instytutu Matki i Dziecka w Warszawie. Informacje zawarte na stronie adresowane są do specjalistów, wychowawców, rodziców i opiekunów dzieci z FASD, jak również kobiet będących w ciąży i wszystkich zainteresowanych prozdrowotnymi wyborami w ciąży, połogu i okresie koncepcyjnym.
W „Rekomendacjach do realizowania i finansowania gminnych programów profilaktyki i rozwiązywania problemów alkoholowych oraz przeciwdziałania narkomanii w 2023 roku” zawarty został rozdział V dotyczący realizacji działań profilaktycznych ograniczających spożywanie alkoholu przez kobiety w ciąży oraz budowanie systemu wsparcia i terapii dla dzieci ze spektrum płodowych zaburzeń alkoholowych (FASD) i ich rodziców/opiekunów. Jego zadaniem jest przybliżenie możliwych form działań podejmowanych przez samorząd gminny, mających na celu profilaktykę i edukację w zakresie przeciwdziałania piciu alkoholu w ciąży. Wśród rekomendowanych działań znalazły się takie, jak: podejmowanie lokalnych działań informacyjno-edukacyjnych; realizacja w szkołach zajęć profilaktycznych; organizacja i finansowanie szkoleń dla przedstawicieli różnych zawodów; upowszechnianie wśród personelu medycznego wiedzy z zakresu FASD; zwiększanie dostępności i podnoszenie jakości pomocy i wsparcia dzieci z FASD i ich rodzin.
Kolejnym obszarem działań są konkursy z zakresu FASD, które stanowią szansę dla rozwoju nauki w powyższym temacie i budowaniu pozycji Polski na arenie międzynarodowej w zakresie problematyki spektrum płodowych zaburzeń alkoholowych. Wśród zrealizowanych i realizowanych konkursów badawczych w zakresie tematyki FASD znajdują się następujące tematy:
- Teoria umysłu i funkcjonowanie psychospołeczne dzieci z FASD.
- Zaburzenia snu wśród dzieci z FASD w porównaniu z populacją dzieci zdrowych.
- Opracowanie i walidacja metody 3D w obrazowaniu dysmorfii twarzy charakterystycznych dla FAS.
- Zaburzenia funkcjonowania układu moczowego u dzieci z FASD (zjawisko moczenia się).
- Zaburzenia żywienia dzieci z FASD/FASD-FOOD.
W ramach zadań konkursowych realizowane są szkolenia dla konkretnych grup odbiorców, np. dla terapeutów uzależnień z zakresu FASD, dla pielęgniarek i położnych na temat profilaktyki FASD, dla rodziców adopcyjnych dzieci z FASD.
Ważnym krokiem w zakresie działań związanych z problematyką FASD było powołanie w 2022 roku Rady ds. profilaktyki i terapii FASD. Do zadań Rady jako organu opiniodawczo-doradczego należy w szczególności:
- opracowanie i wdrażanie strategii w zakresie ograniczania szkód wynikających z picia alkoholu przez kobiety w ciąży,
- współpraca w zakresie opracowania, promocji i wdrażania standardów związanych z diagnozą, profilaktyką FASD oraz udzielaniem pomocy dzieciom z FASD i członkom ich rodzin,
- inicjowanie, aktualizowanie i wspieranie działań mających na celu wdrażanie systemu pomocy dzieciom z FASD i ich rodzinom,
- wyrażanie opinii i inicjowanie zmian w zakresie przepisów prawa dotyczących diagnozy, profilaktyki i terapii dzieci z FASD oraz wsparcia dla członków ich rodzin.
Wszystkie przedstawione obszary działań, konkretne przedsięwzięcia czy realizowane współprace stanowią pewien zarys prowadzonych działań w zakresie tematyki FASD. Nadal pozostaje wiele obszarów do wzmożonej pracy, merytorycznego rozwoju oraz konkretnego, realnego wsparcia. Wymienić tu można choćby system edukacji, sądownictwa czy orzecznictwa. Grupą „niezopiekowaną”, a wymagającą adekwatnych działań pomocowych, są dorastający i dorośli z FASD, bo przecież z FASD się nie wyrasta, pozostaje się z nim na całe życie. Niezbędne również są dalsze prace nad standardami postępowania diagnostycznego i terapeutycznego, nie wspominając o całym systemie certyfikacji.
Wiedza dotycząca teratogennego działania alkoholu na płód to obszar niezbędnej świadomości każdego człowieka, niezależnie od płci i wieku.
Bibliografia
- Abel E.L., Hannington J.H. (1995). „Maternal Risk Factors in fetal Alcohol syndrome: provocative and permissive influences”, Neurotoxicol Teratol; 17: 445-62
- Bartel H. (2019). „FASD-mechanizmy komórkowe”, Postępy Biologii Komórki, tom 46, nr 4, 447-482.
- Borkowska A.R. (2012). „Neuropsychologiczne mechanizmy powstawania zaburzeń neurorozowjowych” W: A.R. Borkowska, Ł. Domańska (red.), „Neuropsychologia kliniczna dziecka”, Warszawa: Wydawnictwo Naukowe PWN.
- Bingol N. i in. (1987). „The influence of socioeconomic factors on the occurrence of the fetal alcohol syndrome”, Advances in Alcohol and Substance Abuse, 6 (4): 105-118
- Burd L., Blair J., Dropps K. (2012). „Prenatal alcohol exposure, blood alcohol concentrations and alcohol elimination rates for the mother, fetus and newborn”, Journal of Perinatology; 32 (9):652-59.
- Callinan S., Room R. (2012). „Alcohol consumption during pregnancy: Results from the 2010 National Drug Strategy”, Household Survey. Deakin West: Foundation for Alcohol Research and Education.
- Dyląg K. i in. (2023). „Birth defects associated with prenatal alcohol exposure – A review. Children”; MDPI, 10, 811.
- Hoyme H.E., May P.A., Kalberg W.O. i wsp.: A practical clinical approach to diagnosis of fetal alcohol spectrum disorders: clarification of the 1996 institute of medicine criteria. Pediatrics, 2005;
- Lange S. i in. (2017). „Global Prevalence of Fetal Alcohol Spectrum Disorder Among Children and Youth: A Systematic Review and Meta-analysis”, JAMA Pediatr; 171(10):v948-956
- O’Leary C.M., Bower C. (2012). „Guidelines for pregnancy: what’s an acceptable risk, and how is the evidence (finally) shaping up?”, Drug Alcohol Rev; 31:170-83
- Okulicz-Kozaryn K. i in. (2017). „FASD Prevalence among Schoolchildren in Poland”, J Appl Res Intellect Disabil. Jan;30(1):61-70.doi: 10.1111/jar.12219. Epub 2015 Oct 1.
- Okulicz-Kozaryn K. i in. (2018). „Zapobieganie Spektrum Płodowych Zaburzeń Alkoholowych (FASD). Wczesne rozpoznanie ryzyka i krótka interwencja lekarska”, PARPA.
- Okulicz-Kozaryn K. i in. (2020). „Rozpoznawanie spektrum płodowych zaburzeń alkoholowych. Zalecenia opracowane przez interdyscyplinarny zespół polskich ekspertów”, wydanie specjalne 1/2020 Medycyna Praktyczna – Pediatria.
- Popova S. i in (2019). „Population-based prevalence of fetal alcohol spectrum disorder in Canada”, BMC Public Health volume 19, Article number: 845 (2019)
- Rowicka M. i in. (2020). „Wzory konsumpcji alkoholu w Polsce. Raport z badań kwestionariuszowych 2020 r.” (https://www.parpa.pl/images/wzorykonsumpcji_2020.pdf).
- Yunping Z. i in. (2021). „Association between pregnancy intention and smoking or alcohol consumption in the preconception and pregnancy periods: A systematic review and meta-analysis”, Journal of Clinical Nursing.
- www.ciazabezalkoholu.pl (dostęp 25.06.2023).
PAMIĘTAJMY!
- Alkohol wpływa na płodność zarówno kobiet, jak i mężczyzn.
- Spożywanie alkoholu przez ojca bądź matkę czy przez nich oboje przed zapłodnieniem wpływa na jakość materiału biologicznego, genetycznego, a tym samym na profity zdrowotne dziecka.
- Zaburzenia z grupy spektrum płodowych zaburzeń alkoholowych (FASD) powstają w wyniku spożycia alkoholu przez kobietę w czasie ciąży.
- Environmental Protection Agency w USA wymienia alkohol jako teratogen powodujący najbardziej rozległe i poważne szkody u rozwijającego się dziecka.
Przypisy
- ↑ Raport z badania na stronie http://www.ciazabezalkoholu.pl/images/file/RozpowszechnianieFASD/Zachowania.pdf
- ↑ Teratogeny to czynniki środowiskowe, które mogą nieodwracalnie zmienić stan płodu, prowadząc do wystąpienia wad rozwojowych i nieprawidłowości w pracy narządów. Teratogeny dzieli się na chemiczne, biologiczne i fizyczne.
